
Un uso di psicofarmaci che cresce lentamente per anni, esplode con la pandemia e non rientra più. Una smodatezza che delinea i contorni di una nuova dipendenza collettiva, spesso invisibile, raramente presa seriamente in considerazione. Una dipendenza trasversale a livello generazionale che racconta molto più di una semplice crisi clinica.
Ci troviamo di fronte a un Paese che cerca risposte rapide a un disagio sempre più profondo con un sistema che non esercita un vero controllo sull’uso degli psicofarmaci. Dalle prescrizioni ripetute senza monitoraggio, alla gestione delle strutture per le persone con misure di sicurezza (Rems), emerge una stessa logica, quella di “contenere”, più che curare.
Una medicalizzazione senza ritorno Negli ultimi dieci anni, l’Italia ha assistito a un progressivo aumento del consumo di psicofarmaci. I dati del Rapporto OsMed di AIFA raccontano una crescita lenta ma costante fino al 2019, con un uso particolarmente elevato di benzodiazepine e antidepressivi. È una tendenza che sembrava procedere con inerzia, quasi invisibile al dibattito pubblico, e che rifletteva un disagio diffuso ma spesso silenziato.
La svolta arriva nel 2020 con l’esplosione della pandemia che produce un’impennata immediata e senza precedenti. Il lockdown, la solitudine, la paura e l’incertezza spingono milioni di persone verso farmaci per l’ansia, il sonno e la depressione. L’aumento non è stato uniforme, ma si è concentrato nei mesi di maggiore isolamento, quando le richieste di aiuto psicologico al Ministero della Salute hanno raggiunto picchi mai registrati prima (+39%).
Nel periodo successivo, il fenomeno assume un significato più profondo. Tra il 2021 e il 2023 il consumo non rientra. I livelli restano stabili, ma su valori significativamente superiori rispetto al 2019. Il Paese sembra aver superato una soglia critica e non essere tornato indietro. Le benzodiazepine continuano a essere i farmaci più utilizzati, con 54,3 DDD per 1000 abitanti-die nel 2023, mentre gli antidepressivi vedono un ulteriore aumento del 3,1% nello stesso anno.
La spesa pubblica per antidepressivi e antipsicotici supera i 729 milioni di euro, mentre quella privata per le benzodiazepine arriva a oltre mezzo miliardo. È la conferma che il ricorso ai farmaci, dopo la pandemia, non si è affatto ridimensionato.
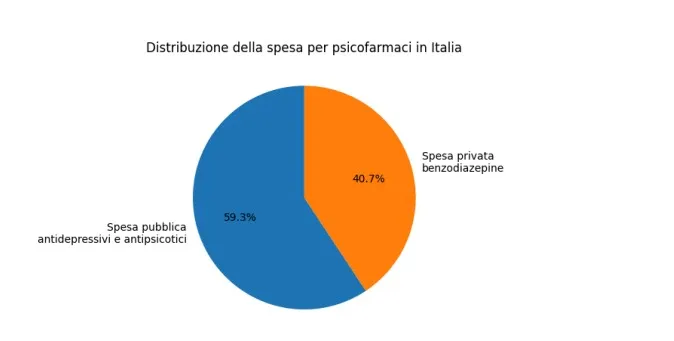
Fig. 1 Distribuzione della spesa pubblica e privata per psicofarmaci in Italia 2021-2023
Il quadro diventa, se mai fosse possibile, ancora più allarmante osservando i dati relativi ai minori. Nel 2020 l’uso di psicofarmaci nella popolazione sotto i 18 anni cresce del 7,8% rispetto all’anno precedente. La prevalenza d’uso raggiunge lo 0,3% e il numero delle prescrizioni sale dell’11,6%, con un totale di 28,2 ricette per 1000 bambini.
L’aumento si concentra soprattutto negli adolescenti: nella fascia 12-17 anni si registrano 65 prescrizioni ogni 1000 ragazzi, con una prevalenza d’uso dello 0,71%. E il fenomeno non si ferma. Tra il 2016 e il 2024 il consumo di psicofarmaci tra i minori raddoppia. La prevalenza passa dallo 0,26% allo 0,57% e le confezioni annuali da 20,6 a 59,3 per 1000 bambini.
Per gli adolescenti, nel 2024 si arriva a 129,1 confezioni ogni 1000 individui e una prevalenza prescrittiva superiore all’1%. È una generazione che entra in contatto con benzodiazepine e antidepressivi sempre più presto, spesso prima di un percorso psicoterapeutico vero e proprio.
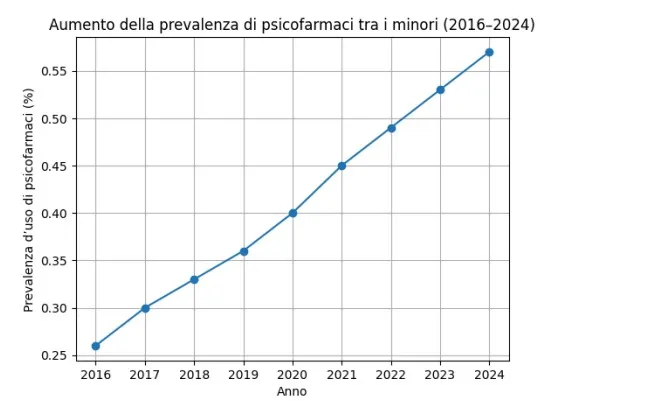
Fig. 2 Grafico temporale 2016–2024 sull’uso di psicofarmaci tra i minori
Anche sul piano territoriale il fenomeno appare evidente. In alcune regioni del Sud l’aumento delle prescrizioni tra il 2019 e il 2021 è stato travolgente: +88,5% per le benzodiazepine e +81,9% per gli antidepressivi SSRI. Le donne sotto i trent’anni risultano il gruppo più colpito.
A oltre dieci anni dalla chiusura degli Ospedali Psichiatrici Giudiziari (OPG), il sistema delle Residenze per l’Esecuzione delle Misure di Sicurezza (REMS) rappresenta oggi il fulcro della gestione delle persone con disagio psichico autori di reato in Italia. Ma i numeri più recenti restituiscono l’immagine di un meccanismo ancora fragile, incompleto e attraversato da profonde contraddizioni.
Le strutture si rivelano una rete incompleta e disomogenea. Attualmente in Italia risultano operative 31 REMS con circa 600 posti letto totali, ma solo 27 sono monitorate dal Sistema Informativo SMOP, lo strumento nazionale deputato alla raccolta dei dati. La crescita del numero delle strutture è stata lenta e discontinua sin dai primi anni successivi alla chiusura degli OPG, con molte REMS rimaste a lungo in assetti provvisori, spesso adattate in edifici non progettati per funzioni terapeutiche di lungo periodo.
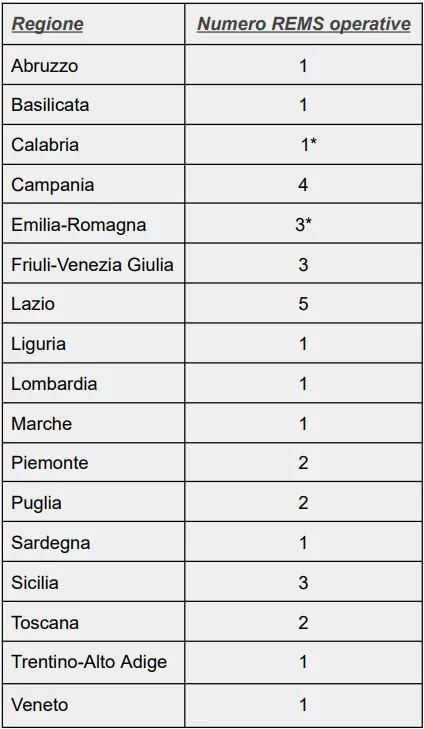
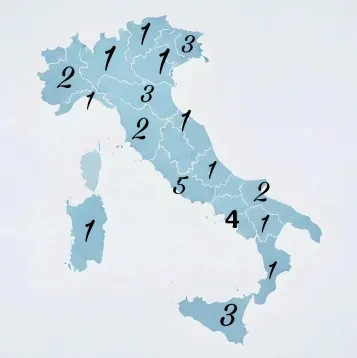
Questa frammentazione strutturale ha prodotto un sistema a macchia di leopardo, con forti differenze regionali sia in termini di posti disponibili sia di qualità dell’assistenzaUmbria, Molise, Valle d’Aosta ne sono prive -. Secondo i dati registrati nel sistema SMOP, i pazienti presenti nelle REMS sono 606 e le liste d'attesa sono elevate (oltre 690 persone in lista d'attesa secondo un rapporto del 2025).
Di questi, 145 sono stranieri, pari a circa il 24% del totale, una percentuale significativamente superiore rispetto a quella riscontrabile nella popolazione generale. Le donne sono 69, poco più dell’11%, confermando come il sistema sia fortemente orientato a una popolazione maschile e spesso giovane-adulta. Numeri, questi, che raccontano una realtà complessa, in cui si intrecciano disagio psichico, marginalità sociale, migrazione e circuito penale.
Uno degli elementi più critici riguarda l’uso degli psicofarmaci, non solo nelle REMS ma anche negli istituti penitenziari. Le stime indicano che fino al 70% dei detenuti riceve una terapia farmacologica, spesso in assenza di una diagnosi psichiatrica formalizzata.
L’impiego più diffuso riguarda sia antipsicotici, talvolta utilizzati off-label con finalità prevalentemente sedative, che benzodiazepine, prescritte su larga scala nonostante i noti rischi di dipendenza e assuefazione. Una gestione farmacologica che sembrerebbe più orientata al contenimento che alla cura.
A rendere ancora più fragile il sistema è la scarsa presenza di psichiatri. In media, la disponibilità è inferiore a 7 ore settimanali ogni 100 detenuti, un dato che rende di fatto impossibile una presa in carico terapeutica continuativa, personalizzata e multidisciplinare.
Il risultato è un modello che fatica a distinguere tra trattamento sanitario e gestione custodiale, alimentando il rischio di una psichiatria ridotta a mero strumento di controllo.
La transizione dagli OPG alle REMS, presentata come una svolta di civiltà, si è rivelata lenta e incompleta. Molte strutture operano ancora in condizioni emergenziali, mentre l’assenza di un monitoraggio totale e sistematico impedisce una valutazione pienamente trasparente dell’efficacia del sistema.
I dati disponibili sono spesso parziali e difficili da comparare. Tuttavia, i report indipendenti - come quelli dell’associazione Antigone - offrono uno spaccato coerente e allarmante: sovraffollamento, uso massiccio di farmaci, carenza di risorse umane e una debole integrazione con i servizi territoriali di salute mentale.
In sintesi, le REMS restano il perno del sistema italiano per la gestione dei disturbi mentali in ambito penale, ma i dati più recenti (2024-2025) mostrano una realtà ben lontana dagli obiettivi dichiarati. Le strutture aumentano lentamente, i pazienti presentano profili di forte vulnerabilità sociale, e l’uso estensivo degli psicofarmaci solleva interrogativi seri sulla qualità della cura.
Si parla di una “deriva psichiatrica” e di un fallimento sistemico, in cui il superamento degli OPG rischia di essere stato solo formale, senza un reale cambio di paradigma nella tutela dei diritti e della salute mentale.
Aumentano in Italia i consumi di farmaci per la cura della depressione e la stabilizzazione dell’umore. Lo evidenzia un’analisi della banca dati Pharma Data Factory (PDF), che monitora circa il 95% delle farmacie e fotografa in modo puntuale i consumi reali di medicinali nel Paese.
Nel periodo novembre 2023 – ottobre 2024 sono state vendute 49 milioni di confezioni, per un valore al prezzo al pubblico di 525 milioni di euro. Rispetto all’anno precedente, la crescita è stata del +3,2% in volumi e del +3,8% in valore. Particolarmente significativo l’aumento registrato nelle fasce di età più giovani, dove le vendite risultano in crescita di circa il 10% in un solo anno.
Il mercato comprende diverse classi terapeutiche: stabilizzatori dell’umore, antidepressivi SSRI, SNRI e altri antidepressivi. Tra i farmaci più venduti spicca la sertralina - aumenta i livelli di serotonina per migliorare l’umore e ridurre l’ansia - che guida la classifica con un incremento del +6,3%, seguita da venlafaxina - riduce l’ansia - (+0,8%), escitalopram - stabilizza l’umore - (+0,8%), trazodone - agisce sulla depressione - (+6,1%) e duloxetina - agisce sull’umore - (+5%). Il farmaco che registra la crescita più marcata nel periodo analizzato è vortioxetina - agisce sui disturbi depressivi -, con un aumento del +14,5%.
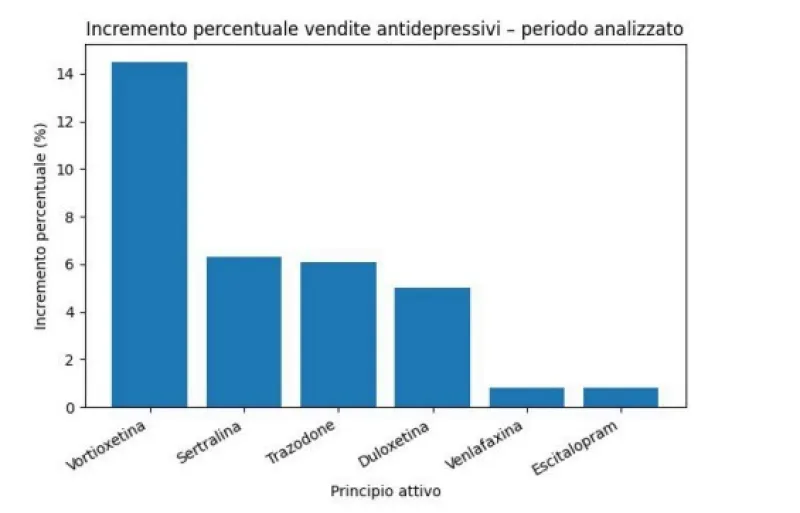
Fig. 3 Incremento percentuale dei principali antidepressivi novembre 2023 - ottobre 2024
Uno studio ha evidenziato che circa il 10,5% dei giovani italiani ha fatto ricorso almeno una volta nella vita a psicofarmaci senza prescrizione medica, con picchi significativi registrati durante il periodo della pandemia. Un fenomeno che riflette il crescente disagio psicologico tra le fasce più giovani, ma che solleva anche importanti preoccupazioni sul piano sanitario.
L’assunzione di psicofarmaci in assenza di supervisione medica comporta infatti rischi rilevanti, tra cui la comparsa di effetti collaterali, interazioni farmacologiche potenzialmente pericolose e, in alcuni casi, forme di dipendenza o uso improprio. Inoltre, l’automedicazione può ritardare una corretta diagnosi e l’accesso a percorsi di cura adeguati, con possibili conseguenze sul decorso dei disturbi psicologici.
Benzodiazepine e antidepressivi continuano a essere i farmaci più richiesti, e la loro presenza nelle prescrizioni mediche sembra ormai radicata. È come se la crisi sanitaria avesse lasciato un’eredità emotiva più profonda di quanto inizialmente previsto: un’Italia che fa più fatica a dormire, a reggere la pressione quotidiana, a elaborare ciò che ha vissuto.
Per capire perché gli psicofarmaci continuano a essere la risposta più immediata, e spesso l’unica percorribile, bisogna guardare oltre le statistiche. Dietro l’aumento delle prescrizioni c’è un intreccio di fattori strutturali, culturali ed economici che, negli anni, ha trasformato il farmaco in una sorta di scorciatoia obbligata.
Il primo nodo è la crisi della salute mentale pubblica che in Italia si trascina da decenni. I servizi territoriali sono sottodimensionati, il personale è insufficiente, i fondi sono tra i più bassi d’Europa. La psicoterapia con il Servizio Sanitario Nazionale (SSN) ha liste d’attesa che possono superare i sei mesi o l’anno.
In molte regioni un adolescente in difficoltà, o un adulto in depressione, non trova uno sportello disponibile nei tempi utili. In questo vuoto normativo e strutturale, il farmaco diventa l’unica forma di risposta rapida. Prescriverlo richiede pochi minuti, costa poco al sistema sanitario, permette al medico di tamponare l’urgenza e al paziente di ottenere un sollievo immediato. È la tragica risposta di un sistema troppo complesso che non riesce più a garantire alternative.
C’è poi un problema culturale. Il ricorso agli psicofarmaci è stato progressivamente normalizzato, quasi banalizzato. L’idea che una pillola possa “aiutare a dormire”, “calmare i nervi”, “sostenere nei periodi difficili” è acquisita come linguaggio comune. Le benzodiazepine, in particolare, sono diventate un oggetto domestico, presenti nelle case come gli antidolorifici o gli antipiretici.
Un altro elemento determinante è la privatizzazione della sofferenza psicologica. Molti percorsi terapeutici non sono coperti dal sistema sanitario, oppure lo sono in modo parziale. Chi ha risorse economiche può pagarsi uno psicoterapeuta privato, con costi che vanno dai 60 ai 120 euro a seduta, ma per una parte significativa della popolazione questa strada è impraticabile. In mancanza di alternative, il farmaco diventa il trattamento di default, non perché sia sempre la soluzione migliore, ma perché è l’unica economicamente accessibile.
A questo si aggiunge la pressione sociale che impone un adattamento rapido, continuo. Viviamo in un contesto in cui fermarsi, chiedere aiuto, rallentare, è percepito come un lusso o un fallimento. Il farmaco diventa uno strumento per restare produttivi e gli psicofarmaci non sono soltanto molecole chimiche, ma sono veri e propri dispositivi sociali che permettono di continuare a funzionare.
Un ulteriore drammatico aspetto riguarda il mondo della medicina generale. I medici di base sono sovraccarichi, spesso con pochi minuti a disposizione per ogni paziente. Questo poco tempo non permette di esplorare un malessere emotivo complesso, né proporre alternative terapeutiche. Così il farmaco diventa una risposta tecnica, veloce, rassicurante anche per il medico.
Infine, c’è la solitudine. In un Paese dove il supporto comunitario si sta sgretolando, il farmaco diventa un sostituto di ciò che manca, ovvero di ascolto, di relazioni significative e di reti di sostegno.
Tutto questo crea una condizione in cui gli psicofarmaci non sono solo un trattamento, ma un sintomo. Raccontano un sistema che non riesce a prendersi carico della sofferenza in modo globale e, per molti, il farmaco resta la prima e talvolta l’unica possibilità.
Per capire come l’Italia sia arrivata a convivere con un consumo così esteso di psicofarmaci bisogna entrare nelle crepe del sistema. Non ci si può limitare a fotografare il fenomeno. Ci si deve interrogare su chi avrebbe dovuto vigilare, chi avrebbe potuto intervenire e perché non lo ha fatto.
Uno dei primi elementi che emergono è l’assenza di un vero monitoraggio. In Italia nessun organismo pubblico controlla in modo sistematico la frequenza, la durata e la correttezza delle prescrizioni di benzodiazepine e antidepressivi. Il medico di base può rinnovare ricette per anni senza un reale follow-up clinico, a volte perché non ha tempo, a volte perché non ha alternative. Questa libertà, unita alla mancanza di linee guida vincolanti, trasforma gli psicofarmaci in un terreno grigio dove la responsabilità individuale del medico si scontra con un sistema che non gli offre strumenti diversi.
Quando ci si sposta nei servizi pubblici di salute mentale, la situazione diventa più complessa. Le équipe psichiatriche sono spesso costrette a reggere carichi enormi con risorse minime: pochi psicologi, pochi educatori, pochi infermieri, e quasi nessun investimento in interventi non farmacologici. E’ in questa crepa che il farmaco diventa un modo per garantire una risposta “tecnica”. L’ansia, la depressione, l’agitazione vengono tradotte in dosaggi, formule, schemi terapeutici. Perché la terapia farmacologica è più rapida, più economica, più facile da documentare.
I dati più recenti confermano una crescita costante del consumo di antidepressivi, sia in Italia sia a livello globale. Nel nostro Paese, le vendite sono aumentate del +3,2% in volumi e del +3,8% in valore nell’ultimo anno mobile (novembre 2023 – ottobre 2024), raggiungendo un fatturato complessivo di 525 milioni di euro. Particolarmente significativo è l’incremento registrato nella fascia 15–34 anni, dove le vendite segnano un picco di circa il 10%. Considerando un orizzonte temporale più ampio, negli ultimi cinque anni l’uso di antidepressivi in Italia è cresciuto complessivamente del 4,2%, a conferma di un trend strutturale e non episodico.
Su scala globale, il mercato degli antidepressivi è stato stimato in 18,7 miliardi di dollari nel 2024, con previsioni di crescita sostenuta: gli analisti indicano un CAGR del 7,5% fino al 2034, trainato dall’aumento delle diagnosi di disturbi depressivi e ansiosi, dall’invecchiamento della popolazione e da una maggiore attenzione alla salute mentale. In questo contesto, gli SSRI (Inibitori Selettivi della Ricaptazione della Serotonina) rappresentano il segmento dominante, con una quota di mercato pari al 55,8% nel 2024, grazie alla loro efficacia clinica e al profilo di tollerabilità rispetto alle molecole più datate.
Dietro l’aumento dei consumi di psicofarmaci c’è un mondo che spesso resta invisibile: l’industria farmaceutica. Le principali aziende farmaceutiche hanno avuto un ruolo centrale nello sviluppo e nella diffusione di questi farmaci. Gruppi come Pfizer, Eli Lilly, Lundbeck, GSK e Takeda hanno investito negli anni in modo significativo nella ricerca di nuove molecole o nel perfezionamento di classi già esistenti, come SSRI e SNRI. Esempi emblematici sono la sertralina (storicamente associata a Pfizer), la duloxetina (Eli Lilly) o la vortioxetina (sviluppata da Lundbeck e Takeda), farmaci che hanno contribuito ad ampliare l’offerta terapeutica e a consolidare il mercato.
Accanto alla ricerca, un ruolo rilevante è svolto dalle strategie di comunicazione e informazione scientifica. Attraverso campagne rivolte ai medici, programmi di aggiornamento professionale e materiali divulgativi, le aziende contribuiscono ad accrescere la consapevolezza dei disturbi depressivi e delle opzioni farmacologiche disponibili. Questo processo, pur avendo effetti positivi in termini di diagnosi e accesso alle cure, può anche tradursi in un aumento della domanda di trattamento farmacologico, soprattutto nei casi di disturbi lievi o moderati.
La presentazione degli antidepressivi come strumenti efficaci, sicuri e ampiamente utilizzati ha contribuito negli anni a una progressiva riduzione dello stigma legato alla salute mentale.
Allo stesso tempo, questa narrazione ne ha favorito la normalizzazione dell’uso fino a farli percepire, in alcuni contesti, come una risposta quasi automatica al disagio psicologico, anche quando potrebbero essere indicati approcci alternativi o complementari.
Le case farmaceutiche esercitano anche un’influenza indiretta sulle linee guida cliniche e sulle abitudini prescrittive, sostenendo studi clinici e promuovendo evidenze a favore dei trattamenti farmacologici alimentando il dibattito sul rischio di una sovra-prescrizione, con un possibile squilibrio a favore delle soluzioni farmacologiche rispetto a interventi psicoterapeutici o psicosociali.
Infine, l’aumento dei consumi si riflette in una crescita significativa dei profitti per l’industria, che vengono in parte reinvestiti in nuova ricerca, sviluppo e marketing. Questo meccanismo genera un circolo di crescita che, dal punto di vista economico, sostiene l’espansione del mercato, ma che solleva anche interrogativi sul corretto equilibrio tra interessi commerciali e appropriatezza terapeutica.
Esistono percorsi terapeutici che hanno dimostrato efficacia pari o superiore a quella dei farmaci in molti casi di ansia, depressione o disturbi del sonno: psicoterapia cognitivo-comportamentale, terapie di gruppo, interventi psicosociali, mindfulness, programmi di riabilitazione psichiatrica. Tuttavia, queste alternative restano largamente sotto finanziate. Nei consultori, nelle ASL e nelle REMS, la disponibilità di psicologi e psicoterapeuti è insufficiente, con liste d’attesa che superano mesi, se non anni.
Il motivo è duplice. Da un lato, le terapie non farmacologiche richiedono tempo e personale qualificato, quindi costano di più al sistema sanitario e sono meno redditizie dal punto di vista organizzativo. Dall’altro, non producono dati immediati facilmente quantificabili, come la prescrizione di un farmaco. È più semplice misurare quante pillole vengono distribuite che valutare l’impatto di un percorso terapeutico complesso e graduale.
Così, nonostante l’evidenza scientifica, la scelta rimane spesso obbligata: il farmaco diventa la soluzione più praticabile, mentre le terapie alternative restano un lusso. Eppure, laddove vengono applicate con continuità e supporto, riducono significativamente l’uso dei farmaci e il rischio di dipendenza, migliorano la qualità della vita e offrono strumenti concreti per gestire il disturbo senza sedare la persona.
Il tuo indirizzo email non sarà pubblicato.
I campi obbligatori sono contrassegnati con *